
#Thieme未来星计划荣誉推出消化病学专题,我们将与未来星计划的小伙伴们持续推荐解读与消化病学相关的最新研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
单飞 | 南昌大学
↓ 消化病学专题丨65
背景
晚期锯齿状息肉(ASPs)与晚期腺瘤发展为结直肠癌(CRC)的风险相当。然而,大多数CRC筛查计划仅基于晚期腺瘤和CRC。我们评估了基于粪便免疫化学测试(FIT)的筛查计划中ASP的检出率和阳性预测值(PPV),包括ASPs。
结直肠癌(CRC)是世界第三大癌症,死亡率和发病率高。结直肠癌是由息肉引起的。直到20年前,人们普遍认为腺瘤是结直肠癌的唯一前体。近年来,锯齿状息肉也被确定为前体,15%-30%的CRC似乎来自锯齿状息肉。
Endoscopy
van Toledo David EFWM et al.
中文内容仅供参考,以英文原文为准,欢迎识别二维码阅读。
方法
我们分析了2014年至2020年荷兰CRC筛查项目中FIT阳性筛查者的随访结肠镜检查结果。数据从国家筛查和病理学数据库中检索。ASP定义为≥10 mm的任何锯齿状息肉、伴有异型性无蒂锯齿状病变或传统锯齿状腺瘤。ASP检出率定义为≥1 ASP的结肠镜检查比例。PPV最初定义为CRC或晚期腺瘤个体的比例。更新后的PPV定义包括CRC、晚期腺瘤和/或ASP。
所有CRC均经组织学证实为腺癌、印戒细胞癌或粘液腺癌。阑尾癌被排除。晚期腺瘤被定义为直径≥10毫米的任何常规腺瘤或具有晚期组织学(肾小管绒毛/绒毛组织学特征或高度异型型)的腺瘤。ASP被定义为至少一个直径≥10毫米的锯齿状息肉或具有(低/高等级)异型的SSL或TSA(图1)。
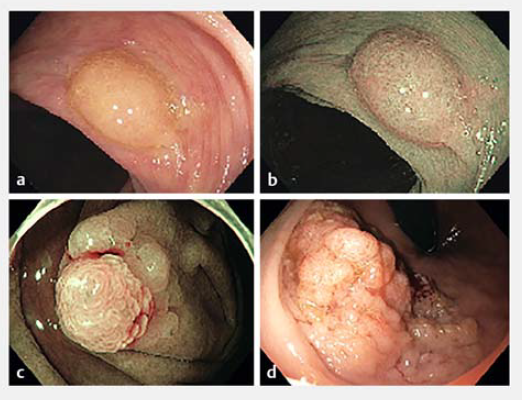
图1. 三种不同类型的晚期锯齿状息肉的内镜图像显示: a,b大小>10mm的无蒂锯齿状病变:白光内镜检查,可见典型的粘液覆盖息肉;b窄带成像,宽隐窝可识别为“黑点”;c无蒂锯齿状病变,病变顶部呈绒毛状;d传统的锯齿状腺瘤,具有典型的息肉样和绒毛特征。
结果
322882例结肠镜检查纳入分析。ASP的总检出率为5.9%。ASP在女性中的检出率高于男性(6.3%对5.6%;P<0.001)。55-59岁、60-64岁、65-69岁和70岁以上个体的ASP检出率分别为5.2%、6.1%、6.1%和5.9%(P<0.001)。CRCs和晚期腺瘤的PPV为41.1%,包括ASP时上升到43.8%。女性的PPV上升幅度大于男性(3.2个百分点对2.4个百分点)。
研究期间共进行了334615次结肠镜检查,其中11733人(3.5%)被排除在外,原因是肠道准备不足(2.8%;n=9484)和/或没有进入盲肠(2.0%;n=6777)。在322882名接受结肠镜检查的筛查者中,中位(IQR)年龄为66(61-71)岁,133552人(41.4%)是女性(表1)。
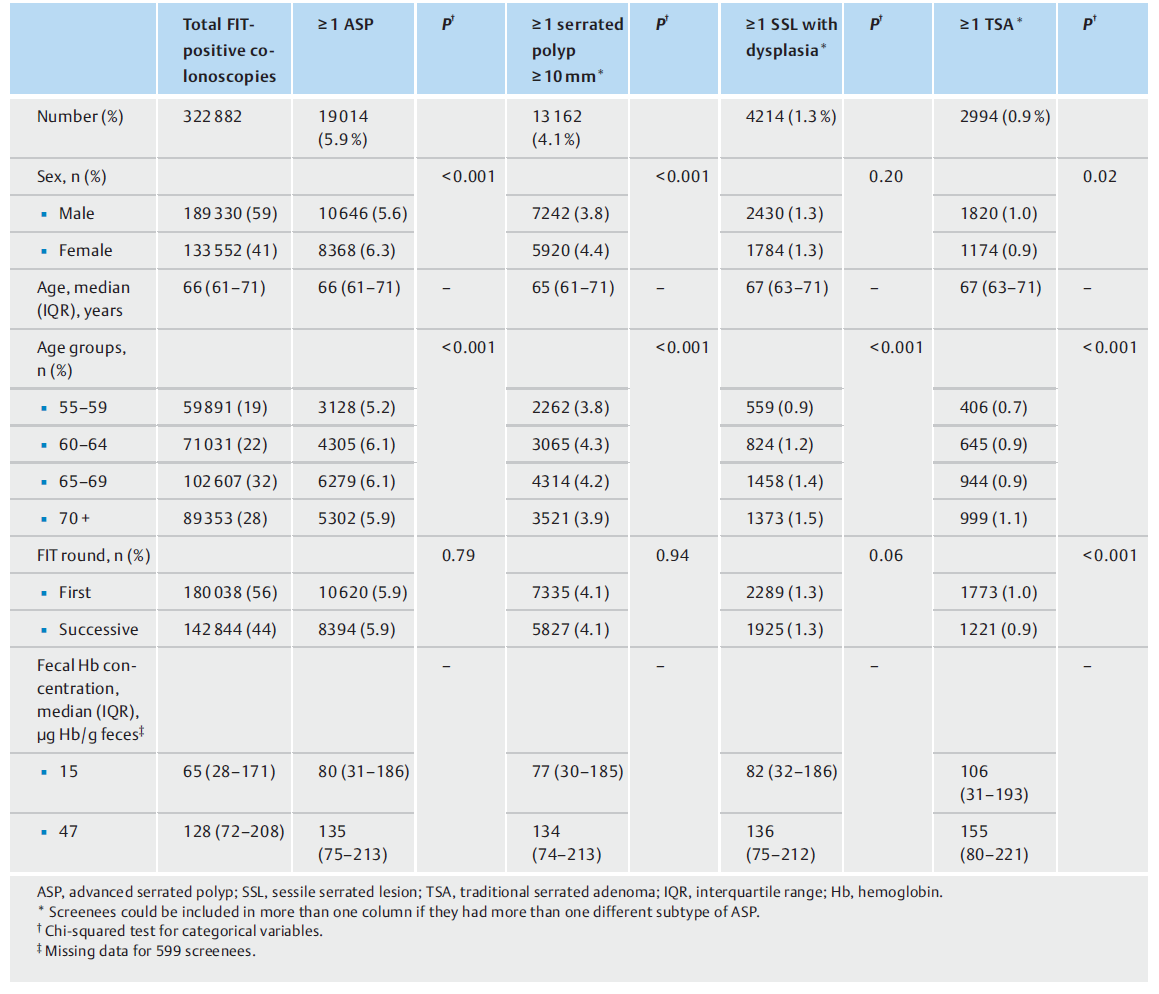
表1. 粪便免疫化学试验(FIT)阳性的晚期锯齿状息肉的特征。
在60岁以上的年龄组中,女性检测到至少一种ASP的NNS低于男性(图2)。而对于晚期腺瘤则相反:在这些年龄组中,男性检测到至少一种晚期腺瘤的NNS低于女性。CRC的NNS随着女性和男性年龄组的增加而显著下降。
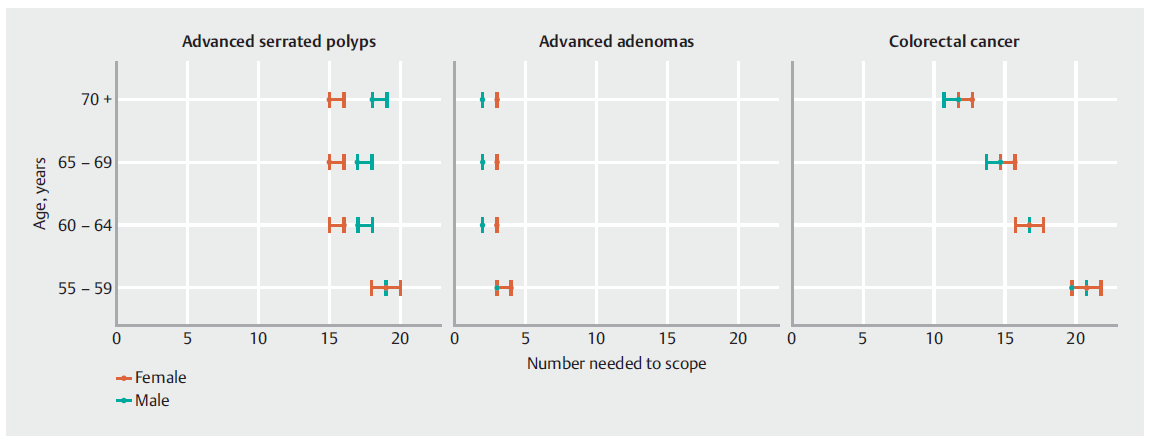
图2. 根据年龄组和性别,检测至少一种晚期锯齿状息肉、晚期腺瘤和结直肠癌所需的数量范围。
多因素logistic回归分析显示,年龄较大组的个体比55-59岁的个体更容易被诊断为ASP(60-64岁,优势比[OR] 1.17,95%CI 1.12-1.23;65-69岁,OR 1.19,95%CI 1.14-1.24;和70岁以上,OR 1.15,95%CI 0.09-1.20)。男性比女性不太可能被诊断为ASP(OR 0.89,95%CI 0.87-0.92)(表2)。
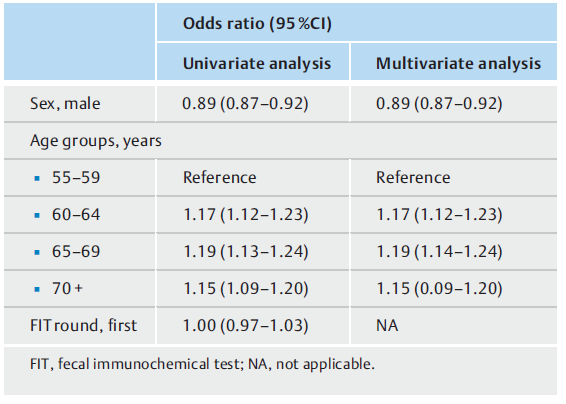
表2. 晚期锯齿状息肉与患者特征之间的关联。
在结肠镜检查(63.4 % vs. 36.6 %)和接下来的6个月(57.8 % vs. 42.2%)中,ASP在近端结肠比在远端检出(表3)。≥10mm的锯齿状息肉更常位于结肠近端(结肠镜检查65.3%;接下来的6个月为56.0%),异型的SSLs(分别为69.9%和75.2%)。然而,TSAs在远端结肠更为常见(分别为73.8%和67.1%),以及晚期腺瘤(69.5 %和55.0 %)。结肠镜检查时,锯齿状息肉中位数为10 mm≥,12mm,异型的SSLs中位数为7mm,TSAs中位数为10 mm。晚期腺瘤的中位大小与ASP的大小在11mm时一致。
腺瘤和ASP分别为6.6 %、34.5 %和2.7%(图3),这意味着,在所有2.7 %的FIT阳性筛查者中,在没有CRC或晚期腺瘤的情况下,至少存在一种ASP。因此,使用目前国家CRC筛查计划的定义,相关发现的PPV为41.1 %,使用我们建议的包括ASP在内的更新定义,相关发现的PPV增加到43.8 %。排除对使用15µg Hb/g粪便较低FIT截止值的患者进行的结肠镜检查后,PPV没有显著变化。在其余的11 896例结肠镜检查中,结直肠癌的PPV为5.9 %,晚期腺瘤的PPV为37.5 %,ASP为2.2 %。
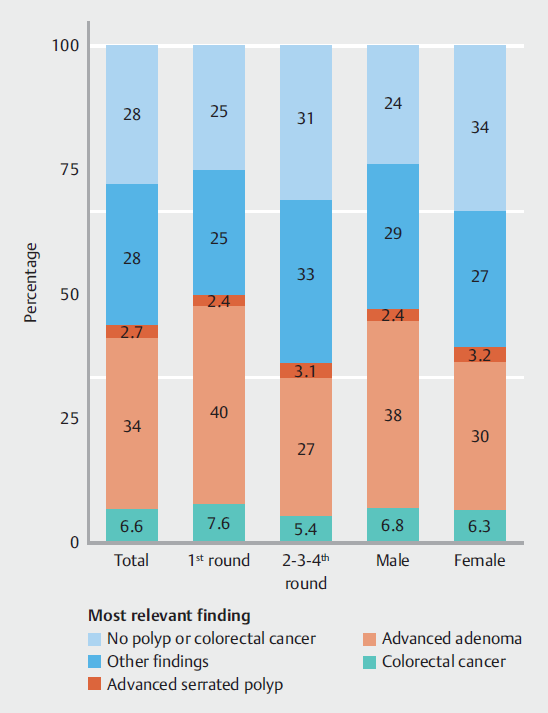
图3. 基于包括晚期锯齿状息肉在内的晚期肿瘤的更新定义的筛查方案的阳性预测价值。
结论
5.9%的FIT阳性筛查者有ASPs,但其中一半与CRC或晚期腺瘤合并检测。因此,包括ASPs导致基于FIT的筛查的量略有增加。
讨论
在荷兰基于FIT的CRC筛查计划的这项研究中,接受后续结肠镜检查的FIT阳性筛查者中有相当大比例至少有一个ASP(5.9%)。这些病变在老年组(>60岁)的妇女和个人中更常见。将ASP纳入FIT筛查的产量将晚期瘤形成的PPV从41.1%提高到43.8%。
总之,我们证明了在FIT阳性后进行的结肠镜检查中,ASP的检出率相当高。而筛查的额外收益为2.7个百分点。我们认为,虽然筛查率的提高幅度不大,但却具有重要的临床意义。由于ASP是高风险的恶性肿瘤前病变,而FIT和其他新筛查检测的参考标准需要参考标准,因此我们的研究结果支持在确定筛查率时将这些病变考虑在内。我们的结果支持在确定基于FIT的人群筛查率时将这些病变考虑在内。的筛查率时考虑到这些病变。常规监测相关结直肠病变的检出率和PPV包括ASP在内的相关结直肠病变的检出率和PPV应成为有组织的CRC筛查项目的标准做法。
全文总结
这项研究旨在确定基于粪便免疫化学检测(FIT)的结直肠癌(CRC)筛查计划中高级别锯齿状息肉(ASPs)的检出率和阳性预测值(PPV)。ASPs是一种高危的锯齿状息肉,但通常不被视为筛查计划的目标病变。研究人员分析了2014-2020年荷兰国家CRC筛查计划的结肠镜和病理学数据。他们发现5.9%的FIT阳性受检者有ASPs,女性和老年人群的发生率较高。将ASPs纳入高级肿瘤的定义使PPV从41.1%增加到43.8%,女性的增幅大于男性。
主要观点
·5.9% 的FIT阳性筛查对象至少有一个高级锯齿状息肉(ASP)。
·女性比男性更常检测到ASP(6.3% 对 5.6%)、
·ASP检测率随年龄增加而增加,从55-59岁的5.2%增加到70岁及以上的5.9%。
·将ASP纳入高级肿变的定义使得阳性预测值(PPV)从41.1%增加到43.8%。
·与男性相比,女性的PPV增加更大(3.2个百分点对2.4个百分点)。
欧洲胃肠道内镜学会(ESGE)及其附属学会的官方期刊。
Endoscopy为关于胃肠道内窥镜检查的最新技术和国际发展的重要期刊。在国际编委会的专家指导下,本刊提供高质量的内容,以满足全球内窥镜医师、外科医生、临床医生和研究人员的需求。
Endoscopy每年出版12期,内容包括高质量的综述论文、原创论文、前瞻性研究、有价值的诊断和治疗进展调查、以及对最重要的国内和国际会议进行的深入报道。文章经常辅以在线视频内容。
在Endoscopy上出版的所有论文都经过严格的同行评审。基于在线投稿和快速处理,保证了电子版和印刷版的出版速度。
