
#Thieme未来星计划荣誉推出神经外科专题,我们将与未来星计划的小伙伴们持续推荐解读与神经外科学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
亚东 | 首都医科大学
↓ 神经外科专题丨188
根据Bouthillier颈内动脉7段法,床突旁包括颈内动脉的床突段和眼动脉段,解剖位置由近环的远端至后交通动脉起始近端。该部位由于解剖的特殊性,颈内动脉迂曲,好发动脉瘤;同时由于硬膜、骨性结构的包绕,该部位动脉瘤绝大多数为偶然发现,大部分床突旁动脉瘤为未破裂动脉瘤。由于床突旁动脉瘤的解剖特点,其治疗仍然具有挑战性。为了充分暴露动脉瘤,需要进行复杂的手术,包括前床突切除和切开远端硬脑环(DDR),同时需要保护周围的解剖结构,包括分支动脉、颅神经和海绵窦。在过去的十年中,包括血流导向装置在内的血管内治疗已被广泛用于治疗床突旁动脉瘤。但是,这通常会导致与手术相关的血栓栓塞事件、低闭塞率和高复发率。此外,对于支架辅助弹簧圈栓塞的病例,术后需要长期抗血栓药物,出血风险高,尤其对于年轻患者。
此研究团队常规采用完全统一的方法进行动脉瘤直接夹闭,获得了良好的效果。此研究展示了实际的手术过程和手术视频,并分析了动脉瘤直接夹闭对视觉障碍、脑组织损伤、颞肌萎缩和神经认知功能等多方面的影响。
Journal of Neurological Surgery Part B
Tsunoda et al.
中文内容仅供参考,一切以英文原文为准。
手术步骤
患者取15°半后仰体位,头部对侧旋转约30°,颅骨顶点取中立位,使用Mayfield头架固定。
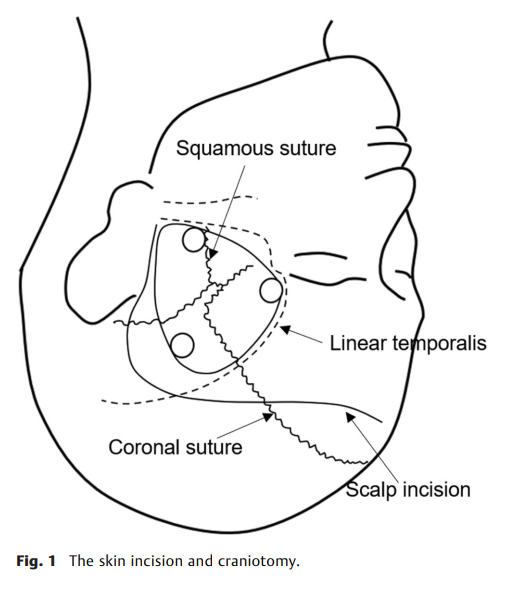
图1:皮肤切口及骨瓣设计。
所有病例均常规暴露阻断颈内动脉颈段,以防止动脉瘤过早破裂。行s形皮肤切口,使胸锁乳突肌(SCM)的前缘居中,并沿着SCM深入。辨认其前方的颈内静脉、颈袢和颈动脉鞘,切开并提起颈动脉鞘,露出颈总动脉。向上方切开鞘管,临时阻断颈内动脉。颈外动脉(ECA)和甲状腺上动脉(SthA)必要时也需阻断。头部切口自颧弓上缘(耳屏前方)开始,向后延伸一指宽,然后向前转向额上区,略高于中线,略高于发际线。平行于颧弓切开颞浅筋膜和脂肪垫,识别颞深筋膜,与额部皮瓣一起向前方翻转。将颞肌与颞上线分离向下牵拉,暴露眶外侧缘和颧弓前部。此时不切开耳屏前方的颞肌筋膜,留3-4cm,向后下方牵拉颞肌,充分暴露基底。颞筋膜间剥离可保留面神经的额颞支。行额颞部开颅术:关键孔位于颞上线前伸的下方。第二个骨孔位于颞上线顶骨;第三个骨孔位于颞骨鳞部,蝶鳞缝后1cm处。
采用硬膜外方式进行前床突切除术。首先,将颞窝硬膜剥离,磨除骨质直至颞窝前壁和眼眶上外侧壁,露出眶上裂(SOF)的外侧边缘,为前床突切除扩大操作空间。分离脑膜眶带,将覆盖SOF和海绵窦前侧壁的硬膜(骨膜层)向后牵拉,暴露ACP尖端。确定视神经的位置(在内侧靠近镰状韧带,外侧毗邻三叉神经V2)。随后,从ACP的基底向视神经管方向磨除蝶骨小翼,分离剩余的视神经管。首先打开外侧裂,释放脑脊液,使脑组织松弛。此外,如果ACP过长,不取出ACP尖端更安全,向视神经鞘外缘切开硬膜,以确保足够的手术空间,然后从COM剥离剩余的尖端。
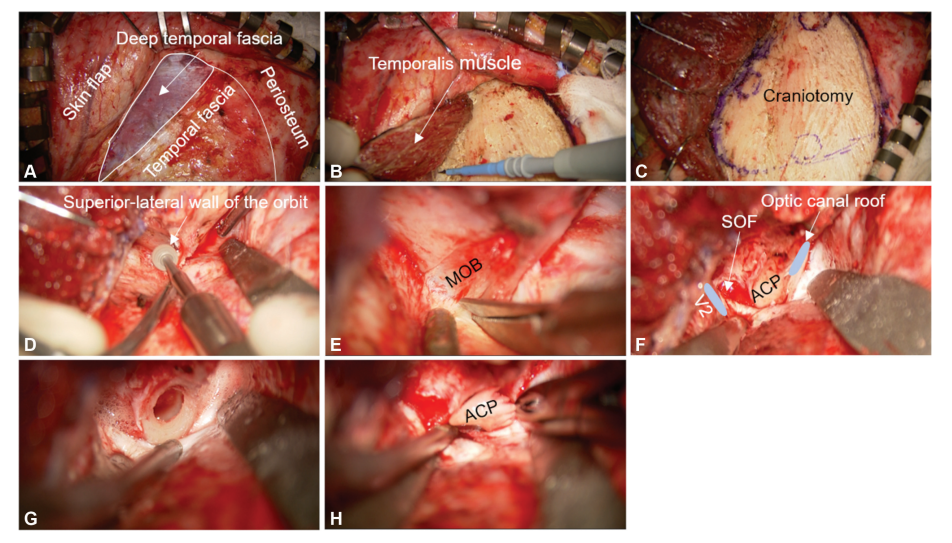
图2:分离颞肌瓣和硬膜外切除前床突的过程。(A、B) 颞肌瓣解剖界面。(C)额颞部骨孔位置及骨瓣。(D)磨平眼眶上侧壁。(E) 识别和分离脑膜眶带。(F) 向后牵拉SOF和海绵窦前外侧壁的硬膜,确认内侧视神经管顶部和外侧三叉神经V2。(G)切除ACP,剥离COM。(H)移除ACP。ACP,前床突;COM,颈动脉动眼神经膜;MOB,脑膜眶带;SOF,眶上裂。
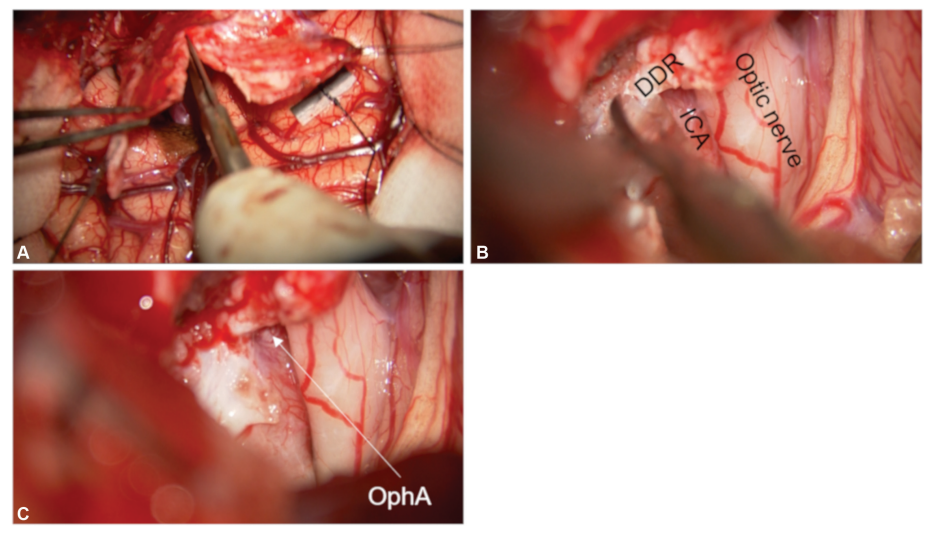
图3:切开DDR。(A)向视神经管外缘切开硬膜。(B)沿颈内动脉与视神经交界方向切开DDR。(C)确认OphA的来源。DDR,远端硬膜环;ICA,颈内动脉;OphA,眼动脉。
讨论
目前尚无治疗指征的标准,临床决策必须根据具体情况制定。本研究中动脉瘤的平均大小为4.93mm,大部分小于5mm。在手术过程中,所有病例的动脉瘤壁均出现变色和变薄,并被证实有很高的破裂风险。在一项JR-NET的无症状未破裂动脉瘤的血管内治疗研究中,床突旁动脉瘤最常见,其中35.4%为小动脉瘤(小于5mm)。但是,完全闭塞率为57.7%,治疗后瘤颈残留率为10%。此外,54.8%的病例联合了支架辅助弹簧圈等辅助技术,而84%的病例在治疗后需要长期使用抗血小板药物。其他一些研究报道直接夹闭的闭塞率高于血管内栓塞,而复发率低于血管内栓塞,尤其是床突旁动脉瘤直接夹闭后的闭塞率为97.5%。也有报道称,不完全闭塞和复发增加了再出血的可能性。
在手术过程中,考虑到动脉瘤近端颈部和载瘤动脉无法阻断的可能性,即使动脉瘤很小,也应阻断ICA并切除ACP。然而,如果在动脉瘤破裂的病例中,由于硬膜外ACP切除术刺激动脉瘤而有再次破裂的风险,可将其限制在硬膜内行部分ACP切除术。
床突旁动脉瘤直接夹闭术后最常见的并发症是视力障碍(2.9-20%),如黑蒙、视野缺损等。术后视力障碍与硬膜外前床突切除术引起的热损伤和微血管损伤显著相关,对于迟发性视力异常的病例,可能涉及术后小血肿对视神经的逐渐压迫和血管痉挛,以及视神经管开放引起的视神经微循环障碍。
硬膜外前床突切除术的关键是充分抬高硬脑膜外层,同时使用明胶海绵和纤维蛋白胶进行适当和彻底的止血,以确保扩大手术视野。在ACP磨除过程中,应持续使用冲洗液,避免对周围神经或微血管造成热损伤。术后局部血肿,为避免视神经压迫和SHA血管痉挛,切开DDR时需使用明胶海绵联合纤维蛋白胶彻底止血。此外,由于无法预测视神经微循环受损导致视野缺损的风险,因此视神经管可根据需要最小化打开。
有研究表明,术后T2加权MRI上表现为高信号区域的细微结构变化对术后神经认知能力有一定影响。在未破裂颅内动脉瘤的研究中,直接夹闭术使MMSE评分下降8.5%至24分以下,显著高于血管内栓塞术的5.4%。在一项关于经硬膜外入路治疗床突旁动脉瘤的报告中,有2.6%的病例术后MMSE评分显著下降。在直接夹闭床突旁动脉瘤时,硬膜外前床突切除术中额部硬脑膜后回缩、微血管侧裂开放、额叶动脉瘤剥除等可能引起额叶基底部、背外侧前额叶皮质和颞盖的损伤,从而导致执行功能、工作记忆(与发挥高级认知功能的处理功能相关的记忆保留)和言语障碍。
临床经验
硬膜外前床突切除术直接夹闭床突旁动脉瘤是一种可性的治疗方法。虽然手术应激可导致术后短期内的暂时性神经功能障碍,但功能障碍可逐步改善。
Journal of Neurological Surgery (JNLS) 为同行评审期刊,发表原创研究、综述论文和涵盖神经外科各个方面的技术说明。JNLS的重点包括显微外科手术以及最新的微创技术,如立体定向引导手术、内窥镜检查和血管内手术。它分为两部分,交替出版。Part A涵盖纯粹的神经外科专题,Part B专门介绍颅底手术技术和方法。
JNLS目前是几个国家和国际神经外科和颅底学会的官方期刊。
JNLS Reports是Journal of Neurological Surgery的姊妹期刊,为开放获取神经外科和颅底病例报告期刊。
