
#Thieme未来星计划荣誉推出神经外科专题,我们将与未来星计划的小伙伴们持续推荐解读与神经外科学相关的论文与研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
亚东 | 首都医科大学
↓ 神经外科专题丨104
非创伤性自发性急性硬脊膜下血肿(sSDH)是一种罕见的疾病,临床表现为永久性神经功能缺损,死亡率高达28%。很少有病例报告脊柱手术合并急性sSDH,尤其是没有硬脊膜损伤的情况下。sSDH通常与抗凝治疗、血管畸形或腰椎穿刺有关,但其发病机制仍不清楚。Kreppel认为在38%的病例中,血肿是特发性的。手术减压通过椎板切除术和硬脊膜切开来清除血肿,从而减轻脊髓或马尾受压。另一方面,皮质类固醇激素保守治疗也可能有效,但它们通常用于神经功能缺损较轻的急性脊髓损伤。在抗凝治疗的情况下,可以考虑使用拮抗剂。此研究报道了一个特殊的病例,在通过Wiltse入路行椎间孔外椎间盘显微手术后出现脊髓硬脊膜下血肿。经过术后仔细的观察,这种罕见的并发症在早期就得到了及时诊断和有效治疗。
J Neurol Surg A Cent Eur Neurosurg 2021; 82(01): 100-104
DOI: 10.1055/s-0040-1714432
Case Report
Raymaekers et al.
中文内容仅供参考,一切以英文原文为准。
病例阐述
一名58岁女性在L5节段经皮刀松解治疗后出现左腿难治性坐骨神经痛。行腰椎磁共振成像(MRI),发现L5/S1左侧椎间盘突出。诊断为由椎间孔狭窄和L5神经根孔受压引起的急性腰坐骨神经痛。
最初口服止痛药进行治疗,疼痛无明显改善;在左侧L5/S1水平行两次皮质类固醇激素注射治疗后症状改善。既往子宫切除术、鼻窦手术和分娩后长时间过度失血病史,但患者并无凝血功能障碍。患者1月后出现左腿进行性疼痛加重。行MRI检查,发现L5/S1处的椎间盘骨赘复合体压迫了左侧L5神经根。拟行椎间孔外Wiltse入路手术治疗,术中切除了突出的椎间盘和椎间孔外侧的变性组织,神经根完全减压。但是,术后几个小时患者诉左腿感觉减退,左腿外侧和脚背更为明显;右腿感觉无明显异常。查体示右脚屈曲和伸展正常,肌力V级;膝关节屈曲、伸展和髋关节屈曲肌力IV级;在左侧,足部屈曲和伸展、膝关节屈曲和伸展以及髋关节屈曲下降至III级。急诊行CT扫描:显示L1/L2至L2/L3水平的椎管内不规则高密度影。为明确进行性运动功能丧失的原因,进一步行腰椎MRI检查显示硬脊膜内血肿从L1/L2延伸至L2/L3,位于硬膜囊前方,有一个至L5/S1的棘突;L2/L3处脊髓明显受压。由于症状持续存在无缓解,并伴有运动障碍,急诊行手术减压。L1到L4部分椎板切除,保留小关节;L1和L4棘突部分切除;显微镜下打开硬脊膜清除血肿,术中未见血管异常。术后复查凝血功能和血小板功能正常。术后左、右腿肌力恢复至V级,左脚伸直肌力IV级。术后疼痛对症治疗。
两个月后,患者出现灼烧性疼痛和步态困难,开始使用225mg普瑞巴林进行治疗,每天两次,后来增加到300mg。3个月后患者行康复治疗,但仍存在神经性疼痛。术后一年,植入了神经刺激器。目前,患者对疼痛减轻感到满意,腿部和背部疼痛的视觉模拟评分(VAS)为1/10。
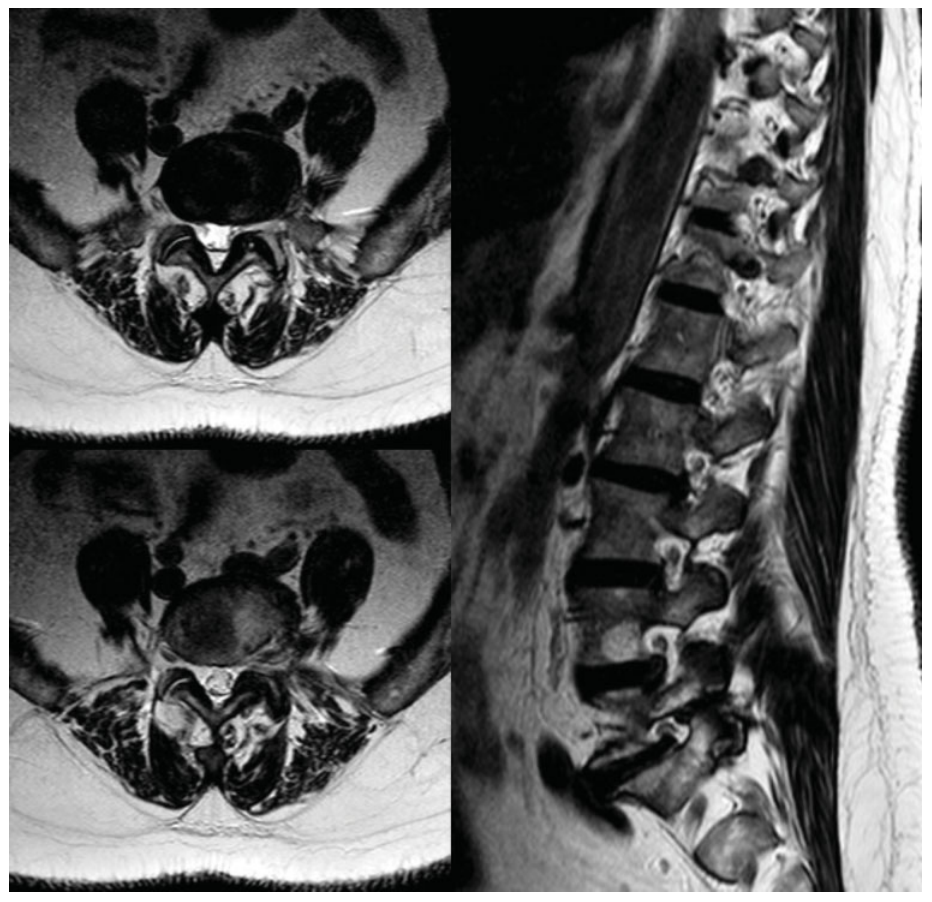
图1:左侧L5神经根受压椎间盘突出的矢状位(L5/S1)和轴位MRI图像。
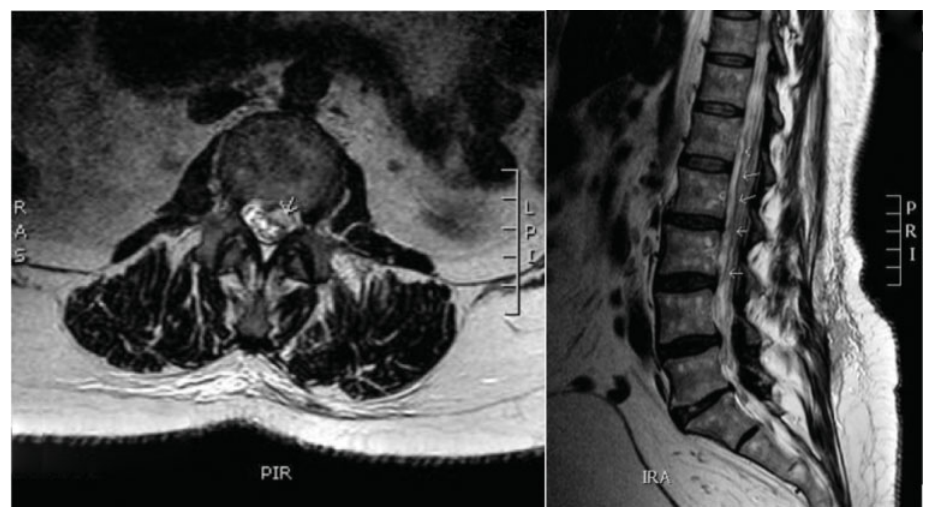
图2:术后进行性感觉和运动障碍的MRI。右:L1/L2水平的轴位MRI。血肿使用箭头表示。左:矢状位MRI。从L1/L2到L2/L3的血肿使用箭头表示。
讨论
脊柱手术后sSDH是一种非常罕见的并发症,尤其是采用Wiltse入路进行椎间孔外椎间盘切除术后。在大多数情况下,硬脊膜下血肿与创伤、血管畸形、肿瘤、外伤性腰椎穿刺或抗凝治疗有关。此病例中的58岁女性,经椎间孔外侧Wiltse入路切除L5/S1左侧椎间盘后出现硬脊膜下血肿。术中没有在椎管内进行任何操作,没有证据显示对椎管内结构造成侵扰。术前或术中也未进行过腰椎穿刺。在解剖角度,L5/S1水平的椎间孔外手术无法解释L1/L3水平血肿的发生。术前MRI没有显示任何血管畸形或肿瘤的迹象。也没有证据表明存在凝血障碍或紊乱,患者也没有接受抗凝治疗。
既往文献回顾显示,脊柱手术后出现急性sSDH的病例很少,证实了这种并发症的罕见性。Chang、Gehri和Reinsel等人认为sSDH是由硬脊膜操作和损伤引起的。Taccone和Boe等人报告了一例病例,与此病例类似,腰椎手术后血肿发生在近端脊柱水平,同样没有硬脊膜损伤的证据。但是,本病例是第一例未经椎管操作进行手术的病例。第一种假说是蛛网膜下腔血管出血,并延伸至硬脊膜内间隙。此外,胸腔或腹腔内压力的增加(俯卧位手术)会增加脊髓和根部血管的压力。在这种情况下,治疗包括从L1到L4的腰椎椎板切除术、硬脊膜切开术和清除血肿以缓解神经脊髓受压。关于这种并发症的治疗,文献中没有明确的共识。最近的国家急性脊髓损伤(NASCI)研究表明,目前没有随机对照试验数据表明皮质类固醇对急性脊髓损伤有效。神经功能缺损的严重程度往往决定了治疗方法。但在大多数情况下,尤其是那些复杂的脊柱手术,一般进行二次手术减压。本病例是第一例通过椎间孔外Wiltse入路行椎间盘手术后发生急性sSDH的病例。这说明术中无意外情况和椎管外入路并不可以完全排除术后硬脊膜内并发症的发生。细致的护理和神经系统检查使得能够快速诊断和治疗这种罕见的并发症,改善了最终结果和预后。
临床建议
脊柱相关手术即使在没有术中异常的情况下,术后仔细的神经功能监测对于早期诊断和治疗sSDH具有重要意义。
