
#Thieme未来星计划荣誉推出消化病学专题,我们将与未来星计划的小伙伴们持续推荐解读与消化病学相关的最新研究,欢迎关注。同时,欢迎感兴趣的小伙伴加入我们。
本期推荐 & 解读 BY
单飞 | 南昌大学
↓ 消化病学专题丨67
背景
冷圈套息肉切除(CSP)后出现的冷圈套缺损突起(CSDPs)被认为是不完全息肉切除(IPR)。我们有时会遇到仅用圈套难以切除息肉;在这种情况下,内镜医师有必要强行拉动圈套。我们称之为“强制CSP(FCSP)”然而,以前没有研究评估过这种方法。
Endoscopy
Arimoto Jun et al.
中文内容仅供参考,以英文原文为准,欢迎识别二维码阅读。
方法
采用前瞻性观察性研究。从2020年11月到2021年6月,我们在我院评估了FCSP发生的频率、安全性和有效性。我们将CSP与助手单独实施的CSP区分为常规CSP,将需要内镜医师强行拉动圈套的CSP区分为FCSP。
由于技术上的差异,我们将CSP分为两种。我们将由助手单独进行圈套的CSP与由内镜医师强行拉动圈套的CSP区别为FCSP。(图1)展示在我院进行的典型FCSP。
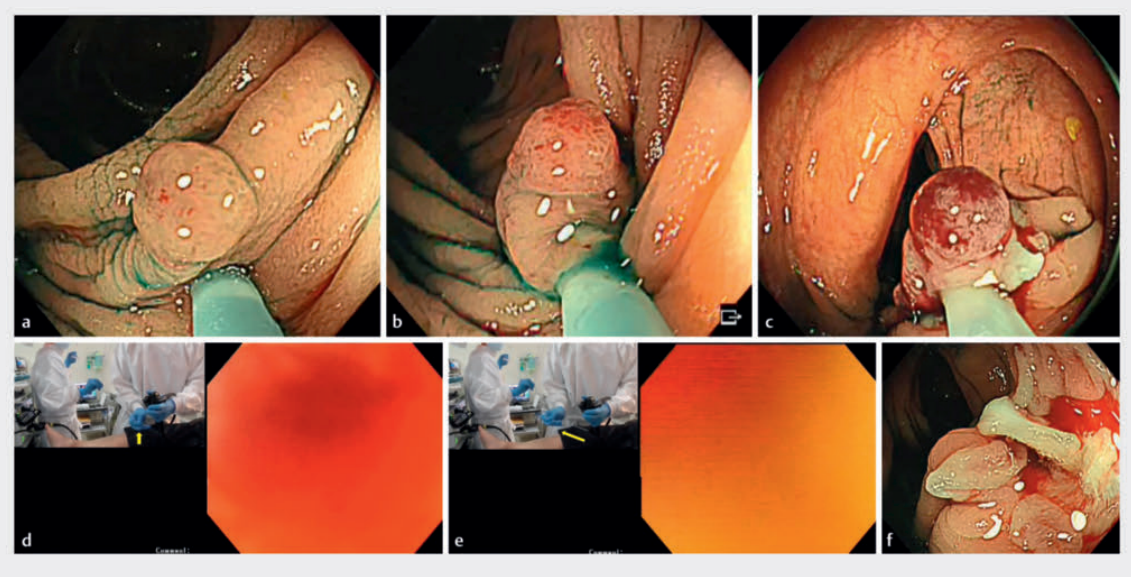
图1. 强制冷圈套息肉切除(FCSP)步骤。a在升结肠褶皱上方可见4mm 0-Is息肉。B对边缘进行圈套。c仅靠圈套无法去除息肉。d在FCSP之前,内镜医师即将拉圈套。e在FCSP之后,内镜师已经强行拉圈套。f在FCSP之后可见冷圈套缺损突出。
结果
在切除的1315个息肉中,105个进行了FCSP(8%)。两组穿孔率均为0%。手术后CSDP的发生率为96.2%(101/105),常规CSP为6.4%(77/1210)(P<0.001)。IPR率为12.5%(13/104),常规CSP为6.2%(75/1208)(P=0.02)。多变量分析确定位于盲肠的息肉(风险比[RR],1.13;95%CI 1.050-1.179;P=0.003)和直径≥6mm的息肉(RR,2.37;95%CI 2.146-2.542;P<0.001)是FCSP的独立危险因素。
患者的临床特征见(表1)。患者总数为548人(FCSP组70人,常规CSP组478人),FCSP组平均年龄66.3岁(SD 13.3),常规CSP组平均年龄68.6岁(SD 11.2)。总共有89名患者接受抗血栓治疗: FCSP组17名患者,常规CSP组72名患者。
结直肠息肉特征见(表2)。切除的息肉总数为1315个(FCSP切除了105个息肉,常规CSP切除了1210个息肉)。FCSP组和常规CSP组切除的息肉中,分别有7个(6.7%)和79个(6.5%)位于直肠。FCSP组和常规CSP组的平均息肉大小分别为6(SD 2.1)mm和4.1(SD 1.6)mm。接受抗血栓药物治疗的患者百分比在FCSP组和常规CSP组分别为18.1%(19/105)和17.3%(209/1210)。
FCSP和常规CSP的结果见(表3)。对105个息肉(8%,105/1315)进行了FCSP。总整块切除率为99.7%(1311/1315)。一个息肉(0.08%)需要“转换为HSP”。FCSP和常规CSP组手术后CSDP的比率分别为96.2%(101/105)和6.4%(77/1210)(P<0.001)。FCSP后CSDP的比率明显高于常规CSP后。两组的穿孔率均为0%。息肉切除后总延迟出血率为0.15%(2/1315)。低级别腺瘤是两组的主要组织病理学结果。因此,分析包括1312个病变。
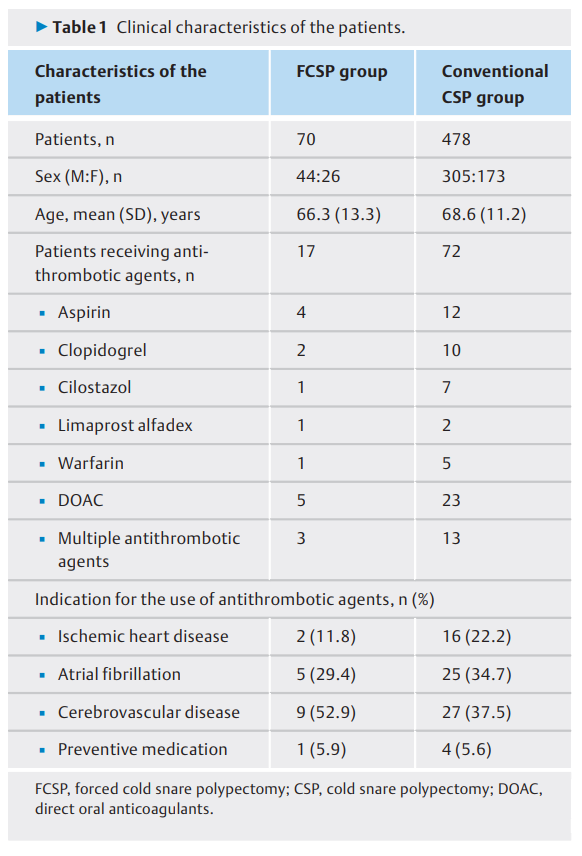
表1:患者的临床特征。
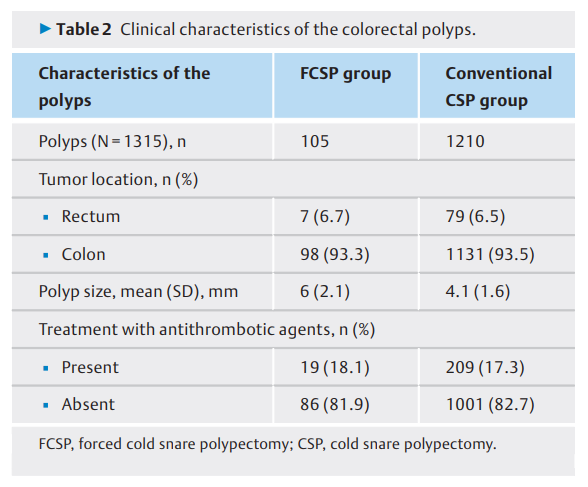
表2. 结直肠息肉的临床特征。
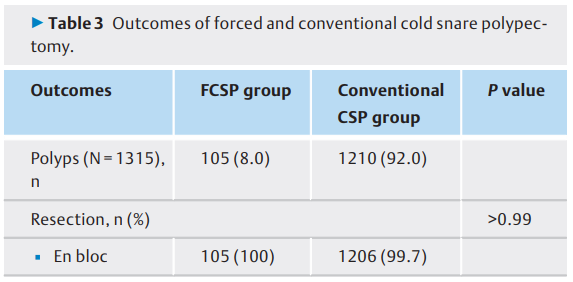
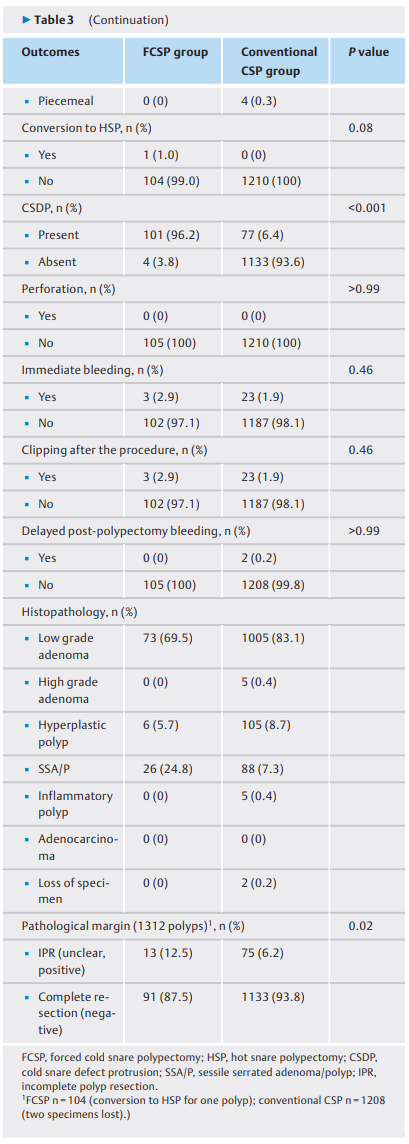
表3.强制和常规冷圈套息肉切除术的结果。
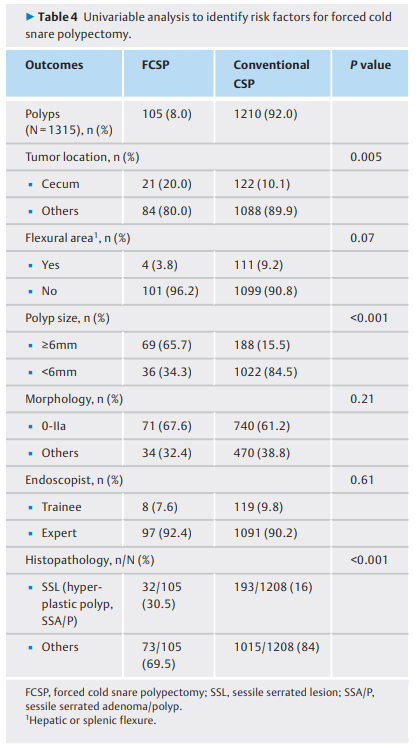
表4. 单变量分析,以确定强制冷圈套息肉切除术的危险因素。
采用单变量分析,探讨FCSP的危险因素(表4)。位于盲肠的息肉(20.0% [21/ 105] vs. 10.1% [122/1210];P = 0.005),息肉直径6mm(65.7%[69/105]vs.15.5%[188/1210];P<0.001),无蒂锯齿状病变(增生性息肉和无蒂锯齿状腺瘤/息肉,30.5% [32/105]对16.0% [193/1210];P<0.001)明显更有可能被FCSP切除。FCSP组和常规CSP组在其他变量(弯曲区域位置、形态和内镜经验)方面均无显著差异。
我们还使用包含在单变量分析(表5)。多变量分析确定位于盲肠的息肉(RR,1.13;95%CI 1.050-1.179;P=0.003)和直径≥6mm的息肉(RR,2.37;95%CI 2.146-2.542;P<0.001)为FCSP的独立危险因素。虽然无蒂锯齿状病变的病理诊断被确定为单变量分析中的一个重要因素,因此可能是多变量分析被认为是FCSP的潜在风险因素,未能证实这一因素作为FCSP的重要独立风险因素。
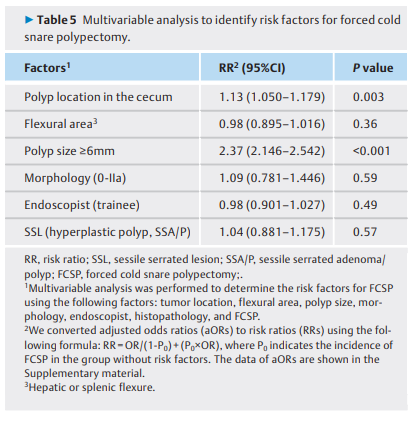
表5. 多变量分析以确定强制冷圈套息肉切除术的危险因素。
结论
本研究对105例息肉(8%)进行了FCSP。FCSP可能与CSDP和IPR的发生有关。需要进一步的研究来证实我们的结果。
讨论
本研究对105个息肉(8%[105/1315])进行FCSP,FCSP组与常规CSP组在穿孔、出血、息肉切除后迟发性出血等并发症发生率上无差异,但FCSP后IPR率和CSDP率明显高于常规CSP后,几乎所有FCSP病例均发生CSDPs,由于CSDPs随FCSP发生率高,FCSP后高IPR率与以往报告提示CSDPs是IPR良好指标的发现一致。FCSP与高概率的CSDPs相关,而CSDPs是息肉黏膜切除不完全和碎裂的指标。因此,FCSP可能很可能导致IPR。Tutticci等报道CSDPs与息肉大小(≥6 mm)相关。此外,Shichijo等报道大息肉大小(≥6 mm)和锯齿状病变是CSDPs的危险因素;Ishii等还报道CSDPs与大息肉大小和大标本大小显著相关。这些关于CSDPs危险因素的报告结果与我们研究中确定的FCSP危险因素一致。
虽然位于盲肠的息肉和直径≥6毫米的息肉被确定为FCSP的独立危险因素,但这些息肉可能在FCSP的适应症之内。重要的是要意识到FCSP的危险因素,并避免FCSP。虽然确保完全切除很重要,但不要采取过宽的范围也很重要,以减少FCSP。可能会进行从结直肠中充空气并进行圈套。保持适度的空气和结直肠壁张力以避免FCSP。
这项研究有几个局限性。首先,这是一项单中心研究;尽管如此,这是第一个评估FCSP结果的研究。其次,使用专用圈套进行的CSP数量有限。因此,尽管有报道称圈套类型可以影响切除的完整性,但我们无法在这项研究中评估圈套类型的影响。第三,以前没有发表过关于FCSP的报告;因此,很难准确计算样本量。第四,尚不确定本研究中定义的IPR是否与结肠镜检查后结直肠癌相关。考虑到这些局限性,我们想进行前瞻性、多中心试验来确认我们的结果。
总之,本研究对105个息肉(8%)进行了FCSP治疗。FCSP有可能与CSDPs和IPR的发生有关。避免FCSP,以防止CSDPs的发生和获得准确的病理诊断是可取的。未来有必要进行前瞻性、多中心的研究来证实我们的研究结果。
欧洲胃肠道内镜学会(ESGE)及其附属学会的官方期刊。
Endoscopy为关于胃肠道内窥镜检查的最新技术和国际发展的重要期刊。在国际编委会的专家指导下,本刊提供高质量的内容,以满足全球内窥镜医师、外科医生、临床医生和研究人员的需求。
Endoscopy每年出版12期,内容包括高质量的综述论文、原创论文、前瞻性研究、有价值的诊断和治疗进展调查、以及对最重要的国内和国际会议进行的深入报道。文章经常辅以在线视频内容。
在Endoscopy上出版的所有论文都经过严格的同行评审。基于在线投稿和快速处理,保证了电子版和印刷版的出版速度。
